Fallbericht:
Hämorrhagisch-eitrige Cholezystitis und Gallenblasenwandnekrose
Mag. Michaela Svoboda
Tierklinik Parndorf
Dr. Nikola Katic
Chirurgie
Ausgabe 06/2023

„Pia“, eine neunjährige, nicht kastrierte Deutsch-Drahthaar-Hündin, wurde aufgrund einer bakteriellen Infektion mit Clostridium perfringens zur weiteren Abklärung überwiesen.
Anamnese
Pia zeigte seit dem Vorabend Apathie und Inappetenz. Außerdem fiel dem Besitzer Polydipsie auf. Beim Haustierarzt wurde eine erhöhte innere Körpertemperatur (genauer Wert nicht bekannt) festgestellt. Sie wurde vom Haustierarzt mit Metamizol 25 mg/kg i.m. vorbehandelt.
Ihre letzte Läufigkeit hatte Pia vor ca. 3–4 Monaten; da aber mehrere Hunde im Haushalt leben, konnte der Besitzer dies nicht mit Sicherheit sagen. Harn- und Kotabsatz waren vorberichtlich normal und sie zeigte kein Erbrechen. Die Patientin wurde regelmäßig geimpft und entwurmt, war nie im Ausland und wird jagdlich geführt.
Sie zeigte keine Vorerkrankungen in der Vergangenheit, es wurden keine größeren Operationen durchgeführt und sie erhielt keine Dauermedikamente.
Klinische Untersuchung
Pia zeigte bei der Erstuntersuchung ggr. ikterische Schleimhäute und ein vor allem im cranialen Bereich angespanntes, schmerzhaftes Abdomen. Ihre innere Körpertemperatur lag zum Zeitpunkt der Vorstellung im Normalbereich bei 38,8 °C.
Weiterführende Untersuchungen
Blutuntersuchungen
In der Blutchemie, welche noch beim Haustierarzt angefertigt wurde, wurden hgr. erhöhte Leberwerte (Alanin-Aminotransferase, ALT, und alkalische Phosphatase, AlkP, nicht messbar hoch) und ggr. erniedrigter Harnstoff (6 mg/dl) festgestellt. Im Differenzialblutbild zeigte sie eine Neutrophilie (13,9 K/µl) und Basophilie (0,15 K/µl). Eine erneute Messung der Leberwerte ergab auch bei uns eine nicht messbar hohe ALT (>1000 U/l) und AlkP (>2000 U/l), eine weitere Verdünnung wurde nicht durchgeführt. Außerdem war das Totalbilirubin auf 7,5 mg/dl erhöht (Idexx Catalyst).
Ultraschall Abdomen
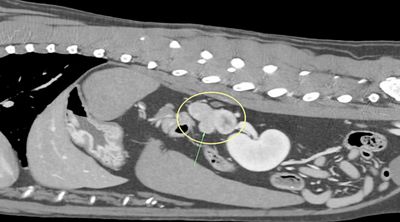
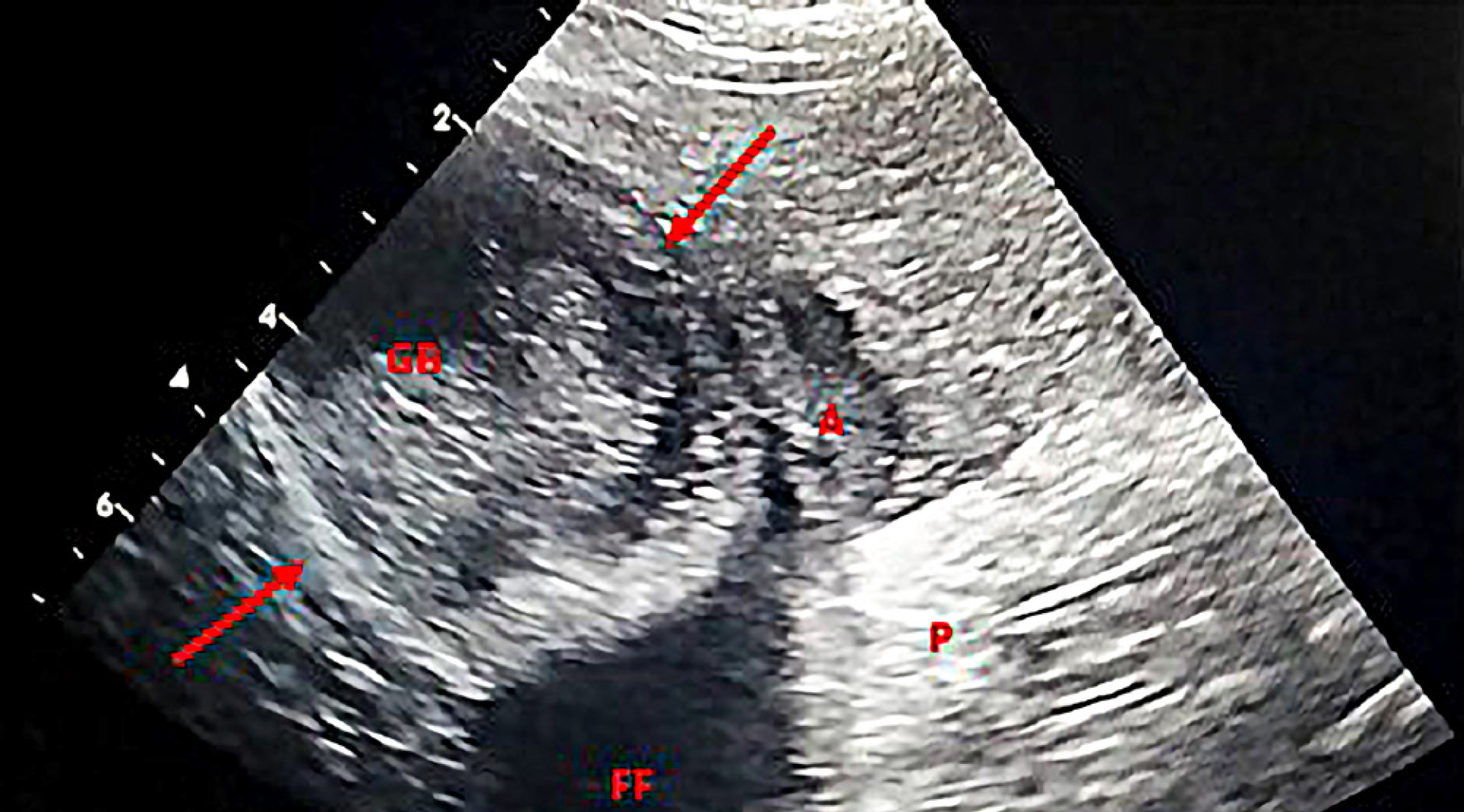
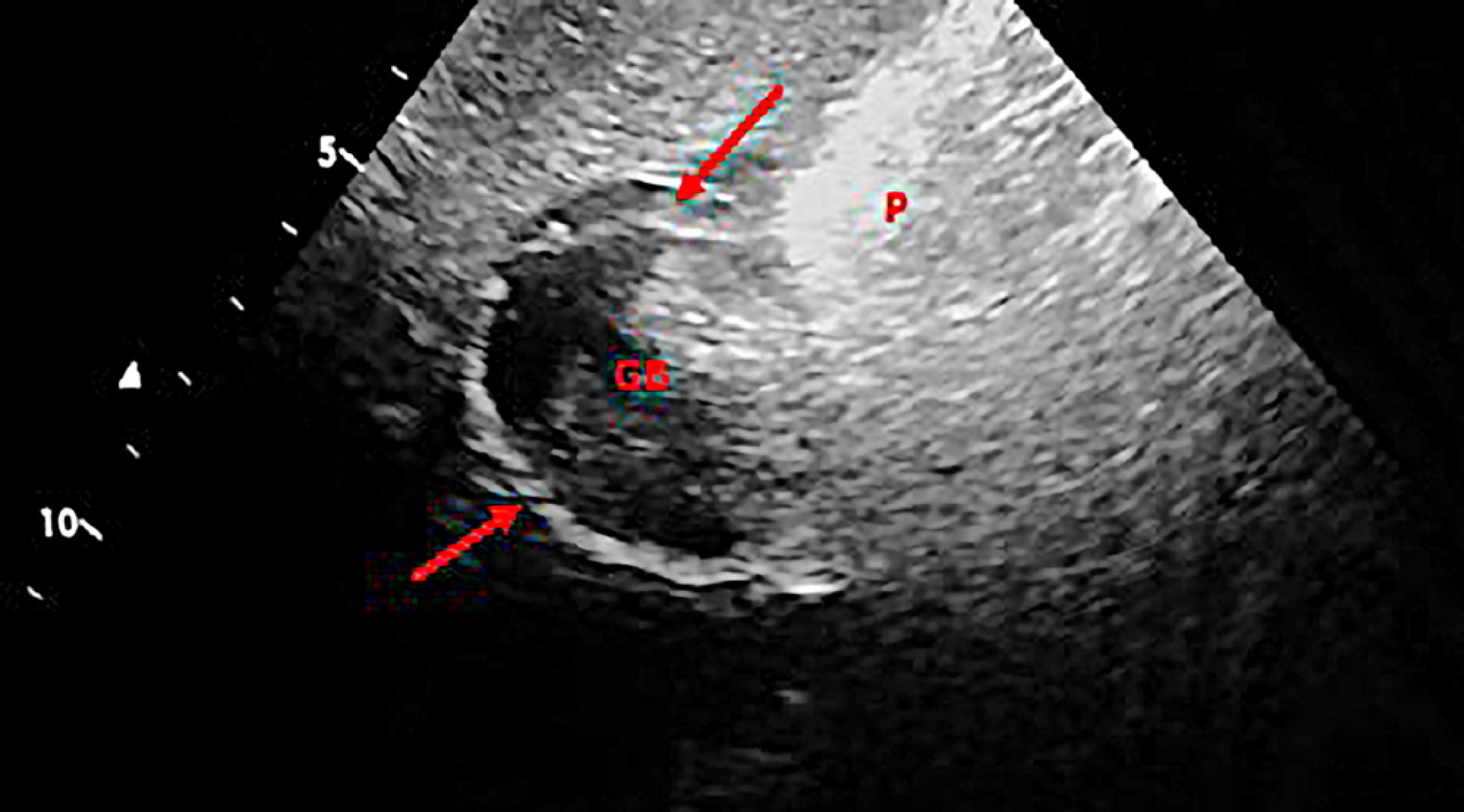
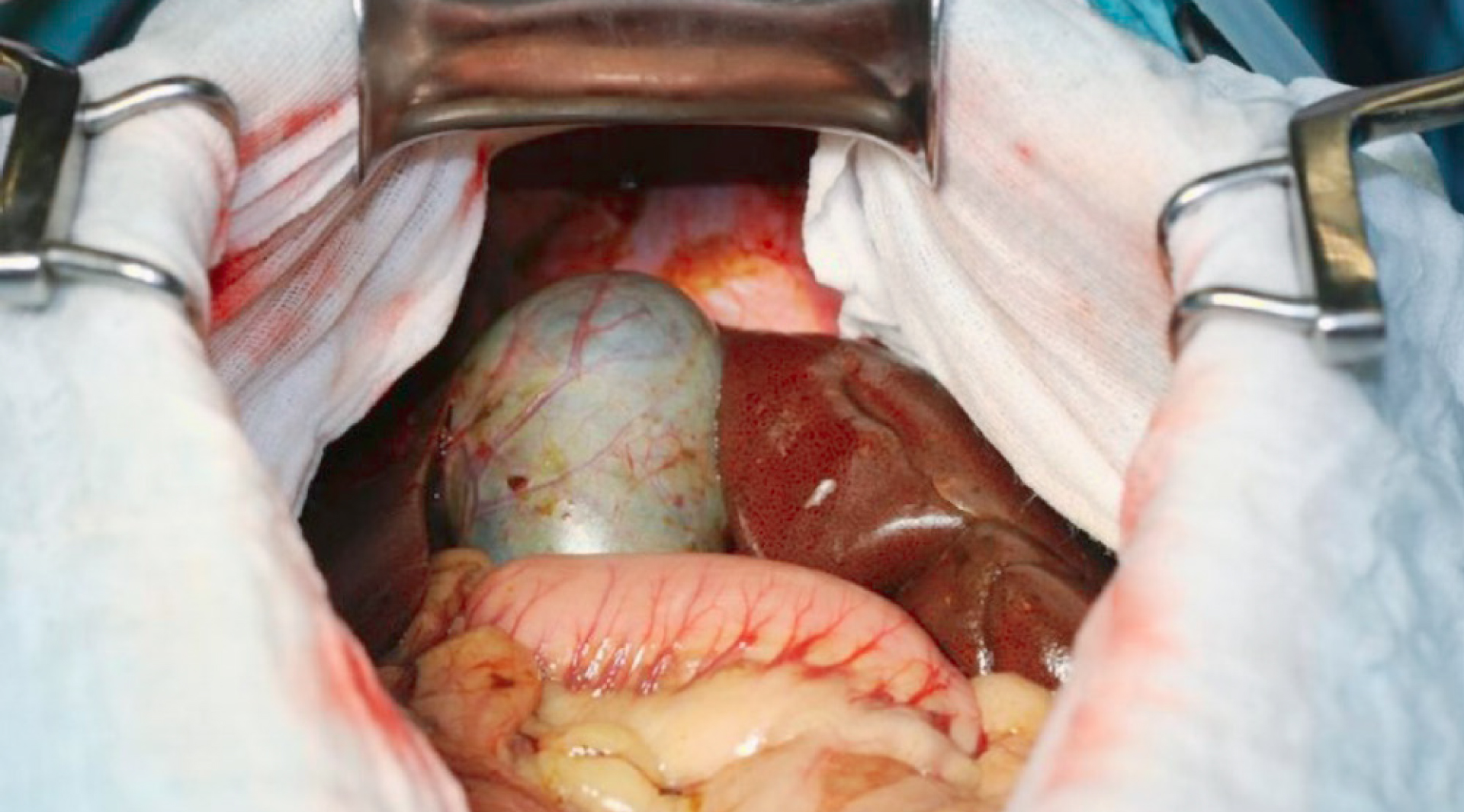
Es wurde außerdem ein Abdomenultraschall durch-geführt, bei dem sich die Gallenblase mgr. mit Sludge gefüllt zeigte. Die Gallenblasenwand erschien verdickt bzw. doppelwandig (bis 8 mm), caudal außen an der Wand der Gallenblase war eine fragliche hypoechogen-heterogene Auflagerung (fragl. Rupturstelle) und ggr. freie Flüssigkeit zu sehen (für Punktion nicht zugänglich). In der Umgebung der Gallenblase, vor allem caudal zwischen Magen und Gallenblase, war hgr. hyperechogenes Fettgewebe darstellbar. Die übrigen abdominalen Organe zeigten sich unauffällig.
Verdachtsdiagnose und weiteres Vorgehen
Der Verdacht einer rupturierten Gallenblase wurde gestellt und eine chirurgische Entfernung der Gallenblase geplant. Eine Punktion der freien Flüssigkeit zur End-bestätigung einer Gallenperitonitis war aufgrund der geringen Flüssigkeitsmenge nicht möglich.
Prognose Cholezystektomie
Die Entscheidung für ein chirurgisches Vorgehen anstatt einer konservativen Therapie ergab sich im vorliegenden Fall aufgrund der im Ultraschall festgestellten Veränderungen der Gallenblase und ihrer Umgebung, weshalb der Verdacht einer Gallenblasenruptur gestellt wurde, gemeinsam mit der klinischen Symptomatik und den Veränderungen im Blutbild.
Die Mortalität nach Cholezystektomien bei Hunden hängt stark vom Zeitpunkt der Operation ab. In einer Studie mit 70 Hunden lag die Gesamtmortalität nach Cholezystektomie bei 9 %. Wenn man die Hunde allerdings in zwei Gruppen (nach Schwere der Veränderungen der Gallenblase, der klinischen Symptome und der Veränderungen im Blutbild) unterteilt, lag die Mortalität bei Hunden mit nur leichten Veränderungen der Gallen-blase bzw. ohne Stauungs-anzeichen/Ruptur, ohne klinische Symptome wie Ikterus und Erbrechen und ohne oder nur leicht erhöhtes TBil/ALT bzw. erniedrigtes Albumin (= „elective surgery“) bei 2 %; bei der Gruppe der Hunde mit schlechteren Befunden (= „nonelective surgery“) lag die Mortalität bei 20 %. Eine andere Studie mit 121 Hunden ergab bei den „elective surgeries“ eine Mortalität von 6 %, bei den „nonelective-surgeries“ von 23 %. Hier wurden auch die Komplikationsraten intra- und postoperativ verglichen, welche in beiden Gruppen in etwa gleich waren („elective“ 52 %, „nonelective“ 50 %), wobei aber erwähnt werden muss, dass die Rate an moderaten bis schweren Komplikationen (z. B. septisches Abdomen, akutes Nierenversagen oder DIC) bei den „nonelective“-Operationen deutlich höher lag als bei den „elective“-Operationen, bei welchen es sich meist nur um milde Komplikationen wie leichtes Fieber oder Regurgitieren handelte.
Außerdem stimmte in dieser Studie bei vielen Fällen der Ultraschallbefund nicht ganz mit dem Operationssitus überein. So waren einige Gallenblasen nicht rupturiert, obwohl dies zuvor im Ultraschall diagnostiziert wurde; umgekehrt waren Rupturen vorhanden, die im Ultraschall nicht zu sehen waren. Somit sollte auch bei leichten Veränderungen im Ultraschallbefund und leicht erhöhter/m ALT/TBil ein chirurgisches Vorgehen in Betracht gezogen werden, um die höhere Mortalitätsrate bei einer OP zu einem späteren Zeitpunkt zu vermeiden; auch, da der Ultraschallbefund deutlich vom tatsächlichen Zustand der Gallenblase abweichen kann.
Weiterer Verlauf
Operation Cholezystektomie
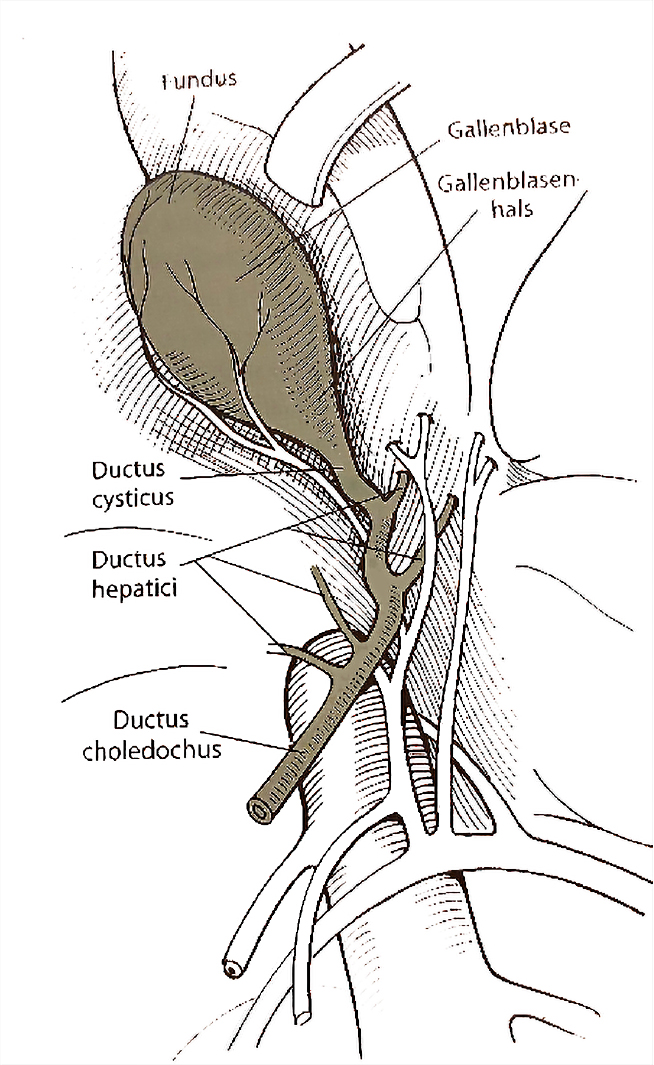
Das Omentum war über den Magen in Richtung Gallenblase verlagert und dort mit der Gallenblase verklebt. Die Gallenblase war dilatiert, tlw. schwärzlich verfärbt und an einer Stelle rupturiert. Die Rupturstelle war mit dem Lobus quadratus hgr. verklebt. Im Abdomen befand sich ggr. freie Flüssigkeit. Die Gallenblase wurde digital und mittels Stieltupfer aus der Fossa zwischen Lobus quadratus und Lobus medialis dexter gelöst und mittels Allison-Klemme fixiert.
Die Prüfung der Durchgängigkeit des Ductus choledochus erfolgte normograd mittels Ernährungssonde (6Fr 20‘‘) über den Ductus cysticus (zuvor Gallenblase mit Pean abgeklemmt, Inzision Ductus cysticus mittels Skalpellklinge, Inzisionsstelle danach bis zum Absetzen der Gallenblase temporär mit Pean verschlossen). Nach der Kontrolle der Durchgängigkeit des D. choledochus erfolgte die Ligatur des Ductus cysticus doppelt mit Monosyn 2/0 und Ligasure. Danach wurde die Gallenblase abgesetzt und Proben (Galle und Gallenblasenwand ad bakteriologische Untersuchung, Gallenblase ad Histopathologie) wurden durch den OP-Helfer entnommen. Eine Biopsieprobe der Leber (Lobus sinister lateralis) wurde randständig mittels Guillotine-Methode entnommen (Leberprobe ad Histopathologie).
Therapie und Verlauf postoperativ
Postoperativ bekam Pia eine Ösophagussonde gesetzt und über Nacht einen Lidocain-Dauertropf (2 mg/kg/h) und einen Metoclopramid-Dauertropf (40 µg/kg/h), zusätzlich zur normalen Ringer-Lactat-Infusion (4 ml/kg/h). Es wurden Marbocyl (5 mg/kg SID i.v.), Maropitant (2 mg/kg SID i.v.) und ein Leberschutz (S-Adenosylmethionin/Silibinin 16 mg/kg SID p.o.) gestartet, zudem bekam sie weiterhin alle vier Stunden Heptadon (0,2 mg/kg i.v.) zur Analgesie.
Am nächsten Tag zeigte Pia deutlich besseres Allgemeinverhalten, hatte ggr. gerötete Schleimhäute, kein Fieber und keinen Ikterus mehr. Die beiden Dauertröpfe wurden gestoppt und sie bekam statt Heptadon Buprenorphin (12 µg/kg TID i.v.) und weiterhin Metoclopramid oral (0,2 mg/kg TID). Bei der Blutkontrolle lag das Bilirubin bei 1,3 mg/dl, das Plasma war noch ggr.-mgr. ikterisch. Sie wurde weiterhin über die Ösophagussonde gefüttert, zeigte kein Interesse am Futter.
Am nächsten Tag wurde Pia über Nacht in häusliche Pflege entlassen, mit geplanter Kontrolle am nächsten Tag. Sie bekam weiter folgende Therapie: Marbofloxacin 5 mg/kg SID p.o., Maropitant 2 mg/kg SID p.o., S-Adenosylmethionin/Silibinin 16 mg/kg SID p.o., Metoclopramid 0,2 mg/kg TID p.o., Tramadol 3 mg/kg BID-TID p.o. bei Bedarf bzw. Schmerzen. Die Besitzer sollten ihr zu Hause Futter anbieten, die Ösophagussonde wurde noch belassen. Bei der Kontrolle am nächsten Tag wurde erneut das Totalbilirubin kontrolliert, welches mit 0,6 mg/dl wieder im Normbereich lag.
Pia hatte zu Hause mit Appetit gefressen, daher wurde die Ernährungssonde eine Woche postoperativ entfernt. Zehn Tage nach Entlassung wurden Pias Nähte entfernt, die Leberenzyme waren hier noch erhöht (ALT 348 U/l, AST 63 U/l, AlkP 1738 U/l). Bei einer erneuten Kontrolle zwei Wochen später waren nur mehr die ALT mit 132 U/l und die AlkP mit 465 U/l ggr. erhöht.
Ergebnis Pathohistologie Leber und Gallenblase (InHisto, Praxis für Tierpathologie, Dr. Klemens Alton)
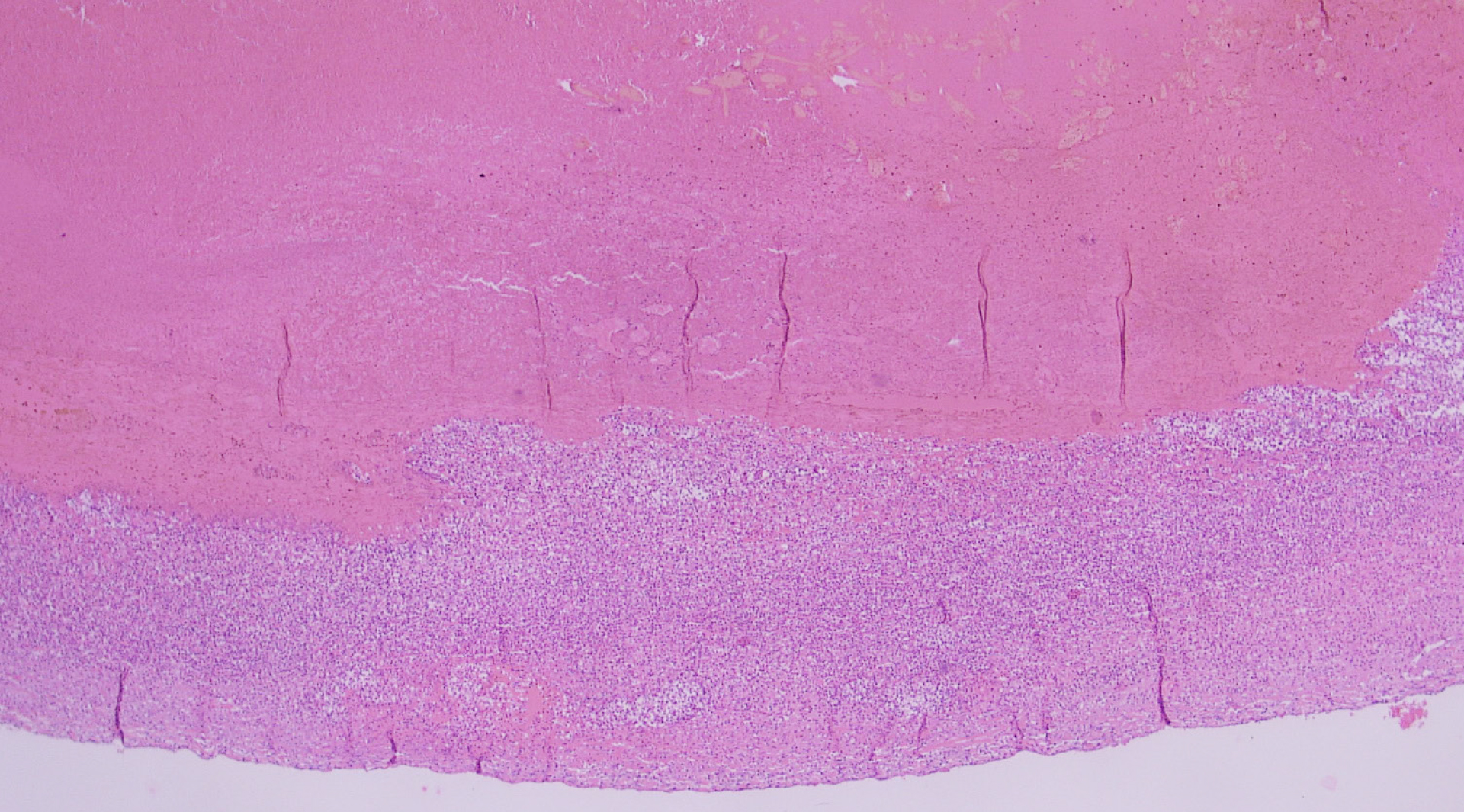
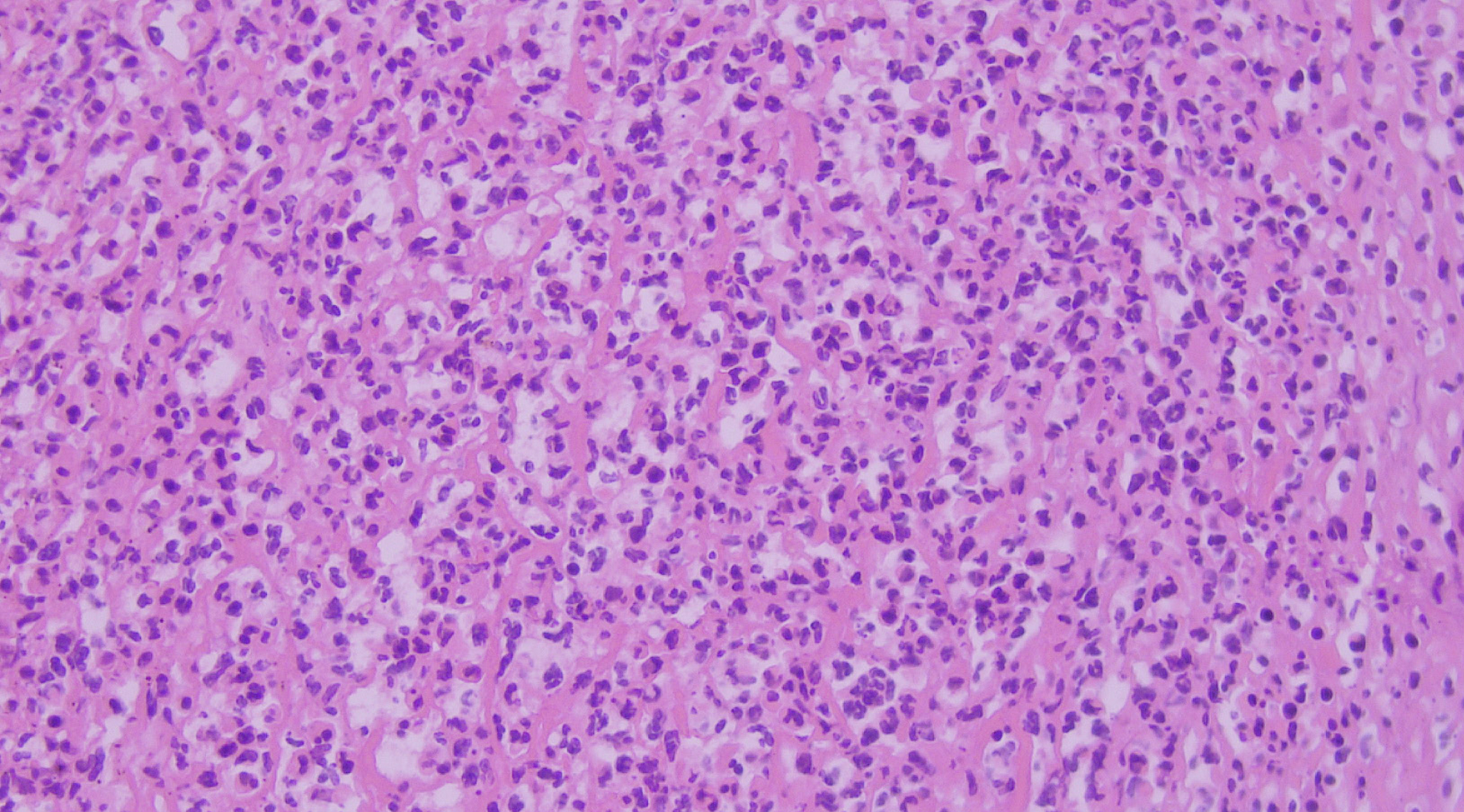
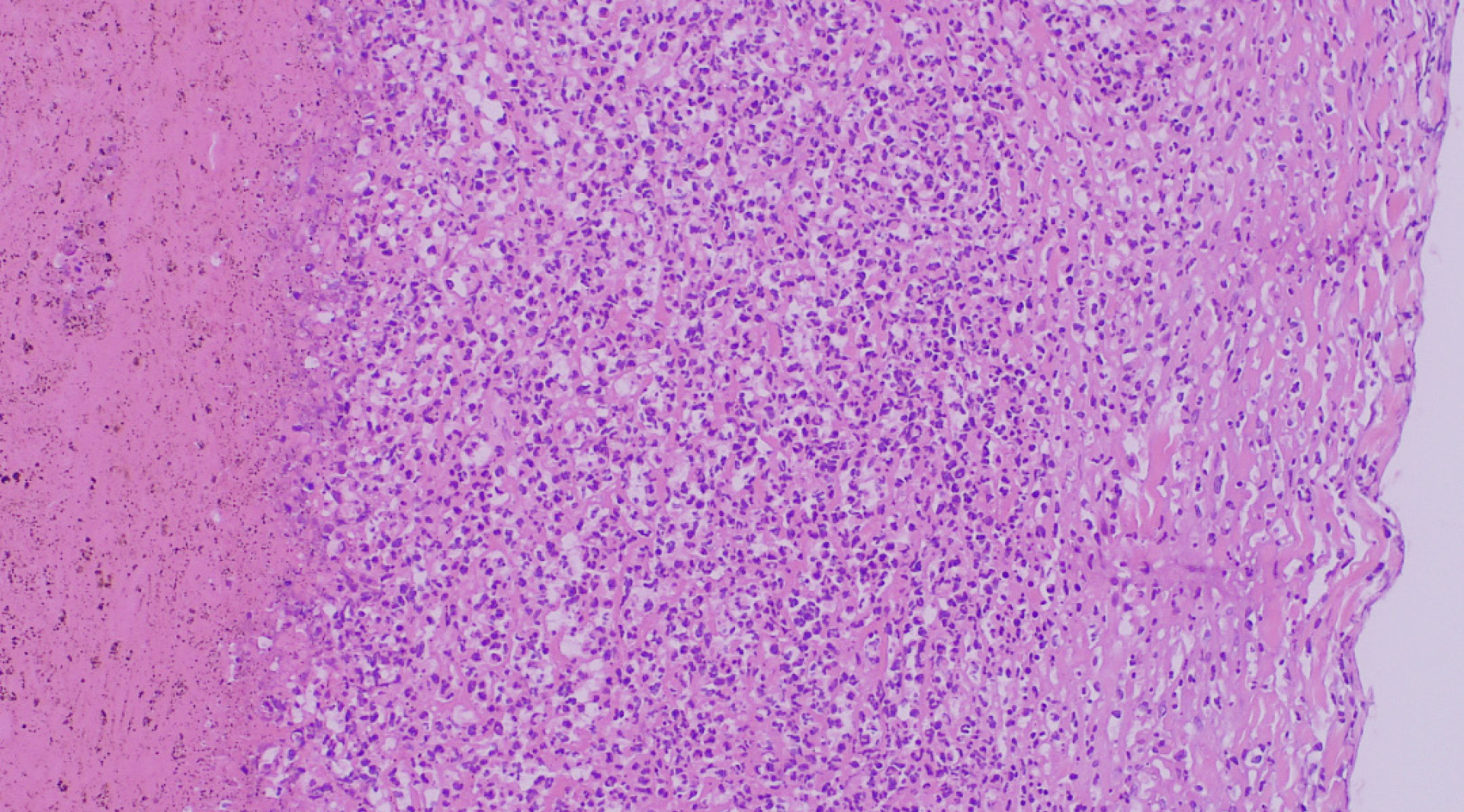
Die Leber wies um die Gallengänge herum eine deutlich eitrige Entzündung sowie eine diskrete fibroblastische Proliferation auf. Die Hepatozyten selbst waren unauffällig. Die Gallenblase war mit reichlich gestocktem Blut gefüllt und wies eine sehr dünne fibröse, teils aufgelockerte Wand auf. Diese war tlw. stark eitrig entzündet. Eine Schleimhautauskleidung war nicht erkennbar.
Einseitig war noch ein schmaler anhaftender Saum aus massiv eitrig entzündetem und blutig durchtränktem Lebergewebe sichtbar. Ansammlungen von Schleim schienen nirgends auf. Die eitrige Entzündung um die Gallengänge herum dürfte im Zusammenhang mit dem entzündlichen Prozess in der Gallenblase stehen, dementsprechend dürfte es sich um eine Blutung und eitrige Entzündung in der Gallenblase handeln, auch wenn die Wandstrukturen der Gallenblase nicht erkennbar sind. Eine Mukozele war nicht nachweisbar.
Ergebnis bakteriologische Untersuchung
Die aerobe Kultur ergab keinen Nachweis von Bakterien, in der anaeroben Kultur konnte Clostridium perfringens nachgewiesen werden.
Enddiagnose
Hämorrhagisch-eitrige Cholezystitis und Gallenblasenwandnekrose aufgrund einer bakteriellen Infektion durch Clostridium perfringens.
Diskussion
In der Literatur gibt es zu unseren Befunden kaum Informationen. Es gibt einige Fallberichte, in denen die bakterielle Cholezystitis, und noch mehr die bakterielle Cholangitis, beim Hund als sehr selten bezeichnet werden.
Die häufigsten Gründe für eine Ruptur der Gallenblase sind Mukozele, Cholelithen und Neoplasien.
Entgegen der sonographisch stark verdickten Gallen-blasenwand, die in unserem Fall dargestellt werden konnte, wurde in der histologischen Untersuchung eher eine starke Abnahme der Wandstärke festgestellt. Möglicherweise kam der Eindruck einer verdickten Gallenblasenwand durch die Anlagerung von Blutkoagula zustande. Die Ultraschallbefunde sind somit also auch eher als unspezifisch anzusprechen.
Die Histologie ergab in der Literatur zum Teil unterschiedliche Ergebnisse. Es wurden häufig eine transmurale Nekrose und – in einer größeren Fallstudie mit 45 Hunden – auch häufig vaskuläre Thrombosen und Hämorrhagien festgestellt. Eine deutliche eitrige Entzündung mit kaum noch erkennbarer Gallenblasenwand oder -schleimhaut, wie in unserem Fall, ist nicht beschrieben. Eher werden hier eine Hyperplasie der Mukosa und nur minimale Entzündungsanzeichen beschrieben.
In den meisten Studien konnten nur bei ca. einem Viertel der Hunde im Zuge von Cholezystektomien Bakterien in der Galle nachgewiesen werden. In einer Studie konnten allerdings bei Hunden mit Gallenblasenwandnekrosen in 70 % der Fälle Bakterien nachgewiesen werden. Hierbei handelte es sich am häufigsten um Escherichia coli, Enterococcus spp. und Clostridium spp., wobei die aeroben Erreger hier eher im Vordergrund standen. Hier ist fraglich, ob dies auch mit dem schlechten Anwachsen von obligat anaeroben Keimen (wie Clostridium spp.) zusammenhängt.
Alle diese Keime sind mit dem Intestinaltrakt assoziiert, es ist also von einer aufsteigenden Infektion auszugehen, wobei nicht nachgewiesen werden kann, ob die bakterielle Besiedelung der Gallenblase die Ursache für die Wandveränderungen ist oder umgekehrt, da auch nach wie vor nicht ganz eindeutig bewiesen ist, ob die physiologische Galle des Hundes steril ist oder nicht.
In Pias Fall konnte Clostridium perfringens in der Galle nachgewiesen werden. Da es sich fast immer um Bakterien handelt, die mit dem Intestinaltrakt assoziiert sind, fiel die Wahl des Antibiotikums auf Marbofloxacin, da beim klassischen First-Line-Breitbandantibiotikum Amoxicillin-Clavulansäure häufiger mit Resistenzen zu rechnen ist. Andererseits wäre mit Amoxicillin-Clavulansäure ein breiteres Erregerspektrum abgedeckt.
Die Wahl des Antibiotikums sollte daher immer im Zusammenhang mit der Gesamtsituation und vor allem mit dem klinischen Zustand des Patienten gesehen werden, auch auf die Antibiotikarichtlinien sollte jeweils geachtet werden. Bei massiven Peritonitis-Anzeichen, Neutropenie oder massiver Verschlechterung des Allgemeinzustands kann auch die Gabe einer Doppelantibiose (z. B. Fluorchinolon und Amoxicillin/Clavulansäure) notwendig sein.
Zusammenfassung
Pia zeigte eine in der Literatur selten beschriebene bakterielle Cholezystitis mit Nekrose der Gallenblasenwand.
Neben den häufigeren Gründen für Veränderungen der Gallenblase, wie Mukozele und Cholelithiasis, sollten auch seltenere Ursachen abgeklärt werden (z. B. bakterielle Cholezystitis – bakteriologische Untersuchung der Galle); auch, um die spätere Therapieentscheidung (Antibiotika-Gabe) zu unterstützen.
Outcome Pia
Pia hatte sich von der Operation gut erholt und zeigte keinerlei Symptome mehr. Leider musste sie 14 Monate später aufgrund eines rupturierten Darmtumors euthanasiert werden.
Literatur:
Ettinger, Feldman and Coté (2017): Textbook of Veterinary Medicine, 8th Edition, Elsevier, Missouri.
Hartmann (2021): Rule-Outs für die Kleintiermedizin, 3. Auflage, Vet Schlütersche, Hannover
Pennick, d’Anjou (2015): Atlas of Small Animal Ultrasonography, 2nd Edition, Wiley Blackwell, New Jersey.
Crews, L. J., Feeney, D. A., Jessen, C. R., Rose, N. D., & Matise, I. (2009): Clinical, ultrasonographic, and laboratory findings associated with gallbladder disease and rupture in dogs:
45 cases (1997–2007). Journal of the American Veterinary Medical Association, 234 (3), 359–366.
Tamborini, A., Jahns, H., McAllister, H., Kent, A., Harris, B., Procoli, F., ... & O’Neill, E. J. (2016): Bacterial cholangitis, cholecystitis, or both in dogs. Journal of veterinary internal medicine, 30 (4), 1046–1055.