Einmal gedreht –
Lungenlappentorsion bei einem Mops
Mag. med. vet. Lukas Kaufmann
Tierklinik Schwarzmann Rankweil OG, Leitung Abteilung Chirurgie
Ausgabe 07-08/2022
Nicht jede Atemwegsproblematik beim Mops ist auf ein Brachycephalensyndrom zurückzuführen – auch eine Lungenlappentorsion sollte als Differenzialdiagnose in Betracht gezogen werden.
Signalement und Anamnese
Cherry, ein elfjähriger Mops, männlich, kastriert, 8,4 kg, wurde zur Abklärung von Tachypnoe und Unruhe an die Tierklinik Schwarzmann Rankweil OG überwiesen. Er hatte im Garten zwei in kurzen Abständen aufeinanderfolgende unproduktive Würgeanfälle, daraufhin zeigte er deutliche Tachypnoe und Unruhe. Eine ähnliche Symptomatik fiel den Besitzern bereits drei Monate zuvor auf, diese legte sich jedoch schnell wieder von selbst.
Klinische Untersuchung
Cherrys Allgemeinzustand war beim Eintreffen stabil, sein Ernährungszustand adipös. Er zeigte die klassische Brachycephalen-Symptomatik mit verengten Nares, Stridor nasalis und Stertor. Jegliche Manipulation führte zu Aufregung, Verstärkung der Tachypnoe (80 Atemzüge pro Minute) sowie zu einer mittelgradig zyanotischen Maulschleimhaut. Auskultatorisch, soweit beurteilbar, waren die Herztöne rein. Im kaudalen Lungenbereich war beidseitig ein vesikuläres Lungengeräusch vernehmbar, rechts kranial war ein gedämpftes Lungengeräusch hörbar. Das Abdomen war durchtastbar, die innere Körpertemperatur betrug 39,5 °C.
Weiterführende Untersuchungen
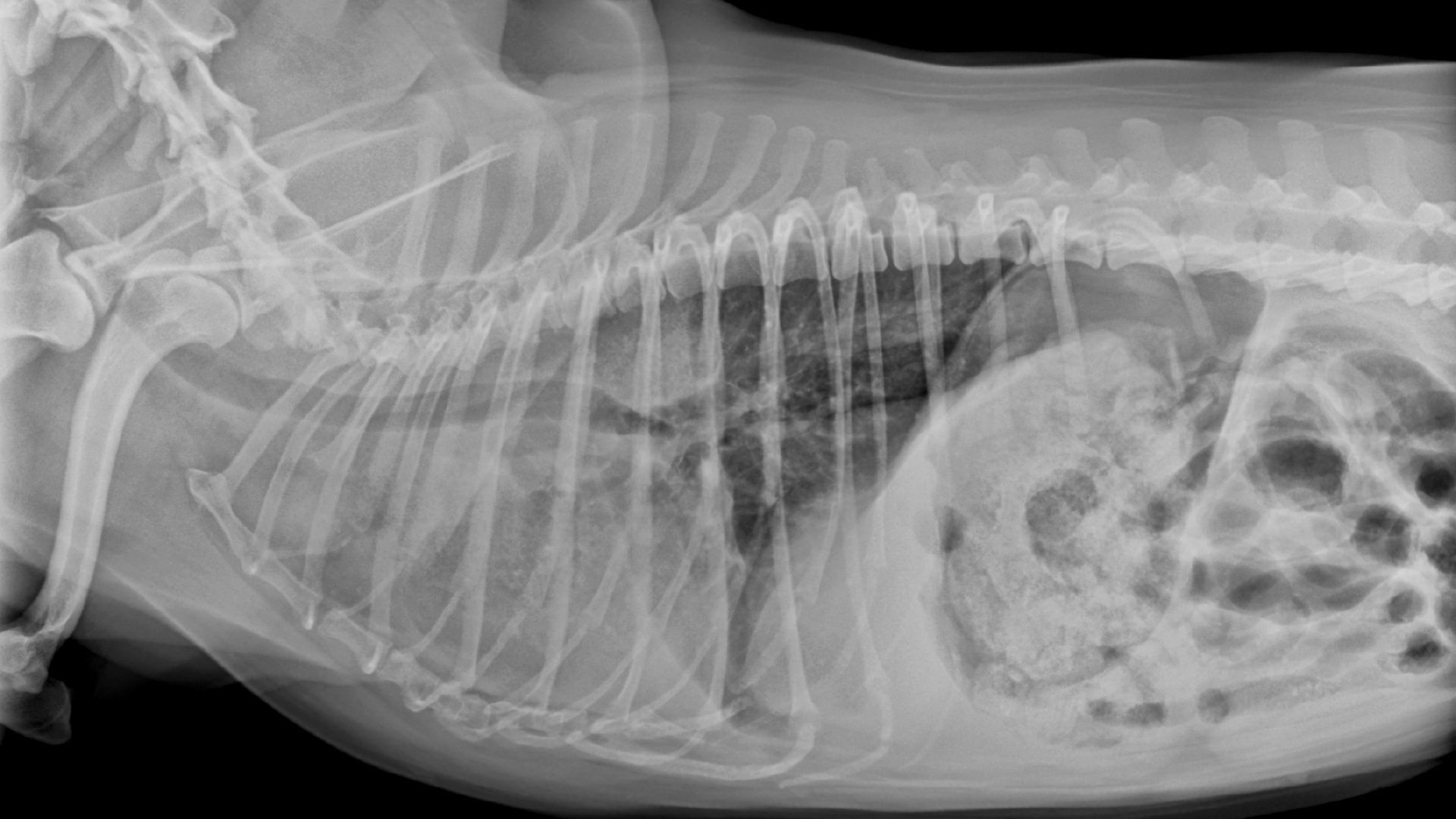
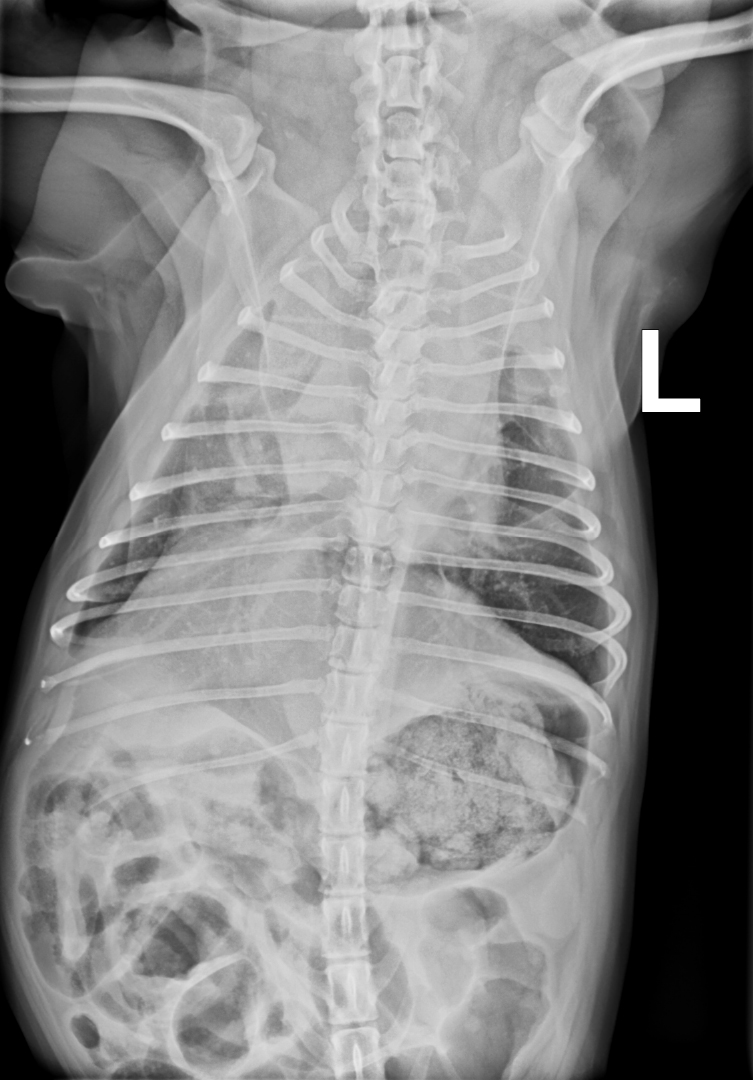
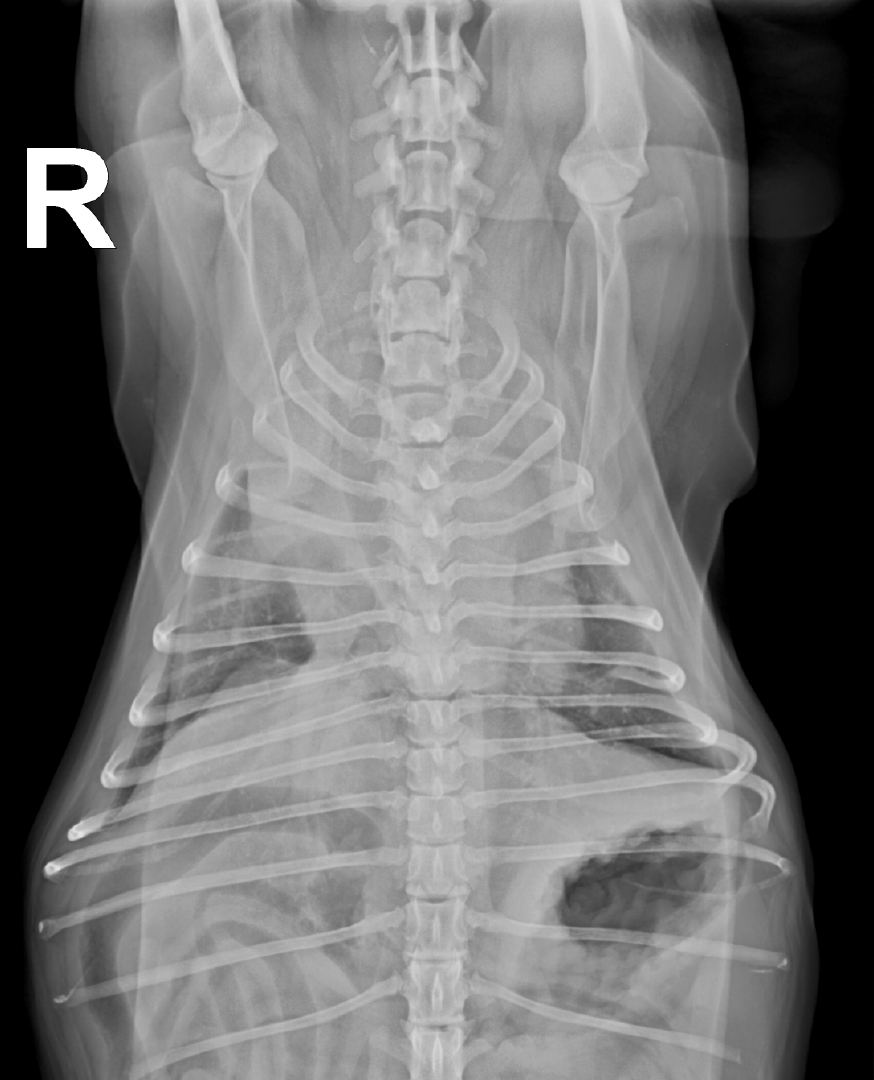
Der Versuch, Cherry für ein Thoraxröntgen auf die Seite zu legen, führte zu Dyspnoe und hochgradiger Zyanose. Eine Gabe von Butorphanol (0,2 mg/kg i.m.) und das Verbringen von Cherry in eine Sauerstoffbox für ca. 30 Minuten ermöglichten eine stressreduzierte Röntgenaufnahme und eine Blutentnahme. Die Untersuchung des Differentialblutbilds sowie der Blutchemie inklusive Elektrolyte wies keine Abweichung von der Norm auf. Die laterolaterale Röntgenaufnahme des Thorax (Abb. 1) zeigte eine verminderte Abgrenzbarkeit der Herzsilhouette. Im Bereich der Herzbasis stellte sich eine interstitielle Lungenzeichnung dar. Auf der Röntgenaufnahme im ventro-dorsalen Strahlengang war präkardial, sowie im Bereich des rechten cranialen Lungenlappens eine deutliche weichteildichte Verschattung erkennbar (Abb. 2).
Die Liste der Differentialdiagnosen wurde zusammengefasst:
• Klassisches Brachycephalensyndrom
• Aspirationspneumonie
• Infektiöse Pneumonie
• Kardiale Grunderkrankung
• Tumoröse Veränderung des rechten kranialen Lungenlappens
• Lungenlappentorsion (LLT) rechts
Weiterer Verlauf und Diagnostik
Cherry wurde stationär aufgenommen und in der Sauerstoffbox überwacht. Eine Infusionstherapie mit kristalloider Infusionslösung wurde mit 2 ml/kg/h begonnen und auf den Primärverdacht der Aspirationspneumonie wurde mit einer Doppelantibiose mit Amoxicillin/Clavulansäure (20 mg/kg i.v. BID) und Marbofloxacin (2,75 mg/kg s.c. SID) gestartet. Die Symptomatik im Ruhezustand besserte sich deutlich. Die Atemfrequenz lag nach 24 Stunden bei 36 Atemzügen pro Minute. Bei Manipulation verfiel Cherry jedoch wieder in Panik, zeigte Dyspnoe und die Schleimhäute wurden erneut zyanotisch.
Die sonografische Untersuchung im Bereich des Thorax zeigte keine freie Flüssigkeit im Mediastinum oder im Thorax. Das Lungengewebe auf der rechten Seite stellte sich verdichtet und nicht belüftet dar. Das Herz war in die linke Thoraxhälfte verlagert und verdrängte die linke Lungenhälfte nach laterodorsal. Die sonografische Untersuchung der Herzfunktionen lag im Normbereich.
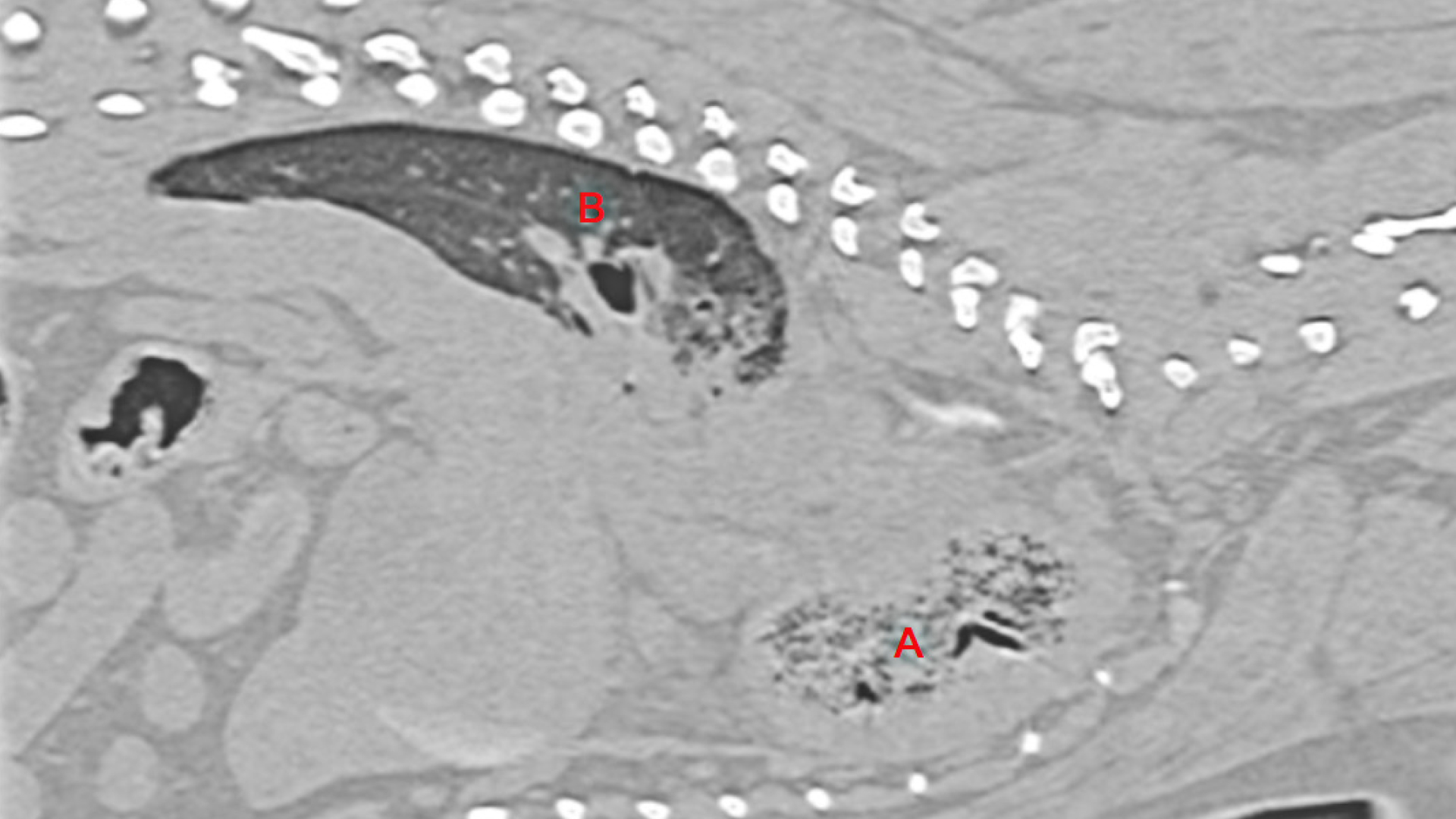
Aufgrund des Verdachts einer Neoplasie, Atelektase unbekannter Genese oder Lungenlappentorsion wurde eine Computertomografie der Lunge angefertigt. Die Diagnose lautete: Torsion des rechten Spitzenlappens mit Pleuraerguss, begleitet durch eine Atelektase der angrenzenden Lungenabschnitte, des Mittellappens sowie des linken Spitzenlappens aufgrund der Mediastinalverschiebung nach links (Abb. 3).
Da sich die klinischen Symptome wie bei der ersten Episode vor drei Monaten wieder besserten und auch keine Atemnot mehr bei Manipulation auftrat, konnte Cherry mit oben genannter Medikation wieder nach Hause entlassen werden. Laut Literatur liegt die Überlebensrate konservativ behandelter Patienten bei 50–61 %. Therapie der Wahl ist die Lobektomie des betroffenen Lungenlappens, welche die Überlebensrate auf 92 % steigert (Park et al., 2018). Diese wurde sechs Tage später durchgeführt.
Chirurgische Intervention
Noch zu Hause erhielt Cherry zur Anxiolyse Trazodon (7 mg/kg p.o.), um den präoperativen Stress zu reduzieren. Zusätzlich wurde Maropitant (2 mg/kg p.o.) als Antiemetikum zur Vorbeugung einer Aspiration eingegeben. Nach fünfzehnminütiger Präoxygenierung wurde die Prämedikation, eine Triple-Kombination aus Methadon (0,3 mg/kg), Medetomidin (0,005 mg/kg) und Ketamin (0,5 mg/kg), intravenös verabreicht. Eingeleitet wurde die Narkose mit Propofol (3 mg/kg i.v.). Wie bei brachycephalen Patienten üblich erfolgte die Einleitung schnell und die Intubation zügig. Die Erhaltung der balancierten Allgemeinanästhesie erfolgte mit Isofluran in Sauerstoff, Fentanyl-Dauertropfinfusion (5–20 µg/kg/h) und Ketamin-Dauertropfinfusion (0,1–1 mg/kg/h). Cherry wurde in linker Seitenlage gelagert und das Operationsfeld chirurgisch steril vorbereitet. Der vierte bis sechste Interkostalraum wurde mit Bupivacain-Injektionslösung 5 % mit einem Volumen von 0,03 ml/kg pro Interkostalraum lokalanästhesiert.
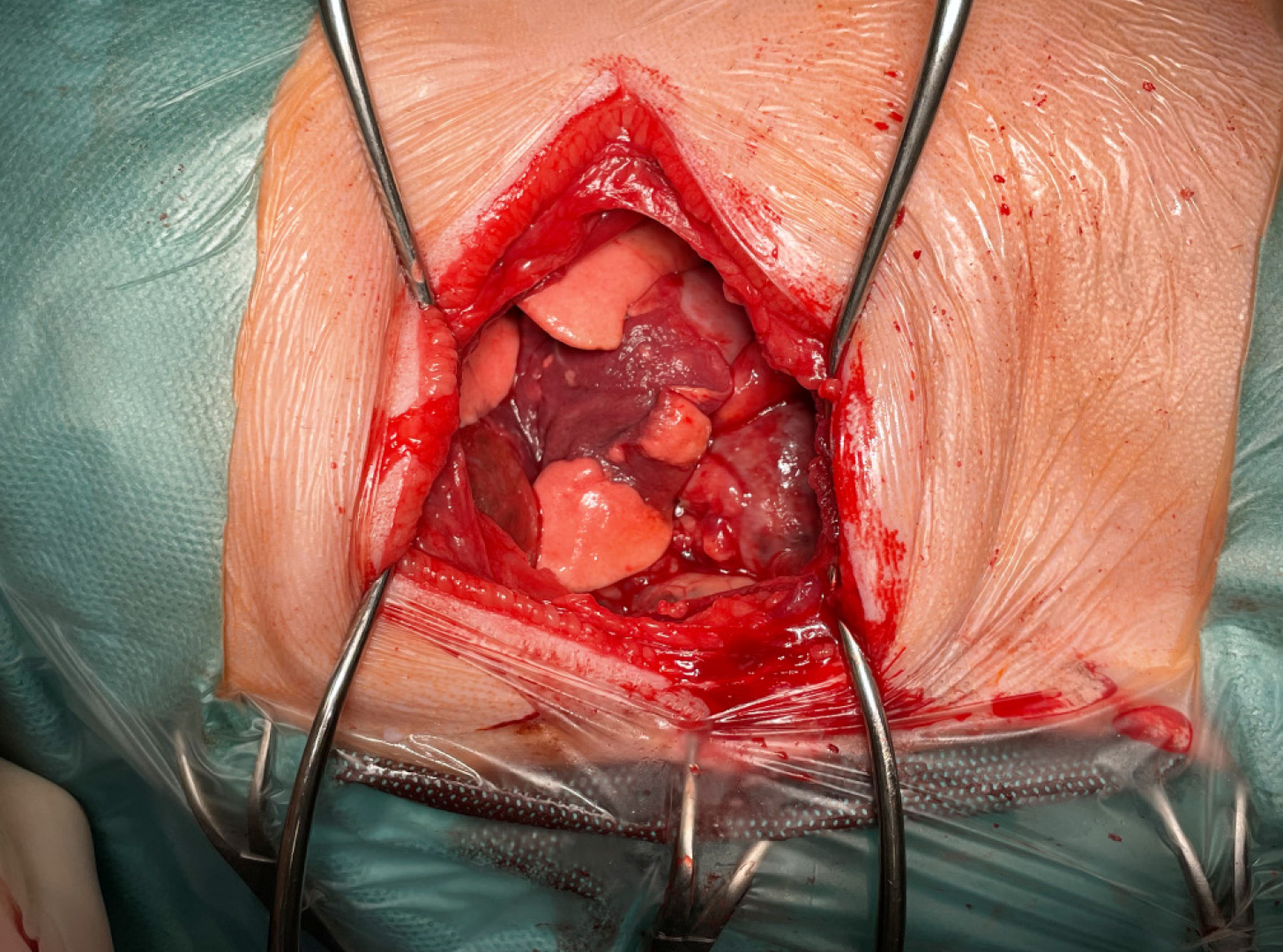
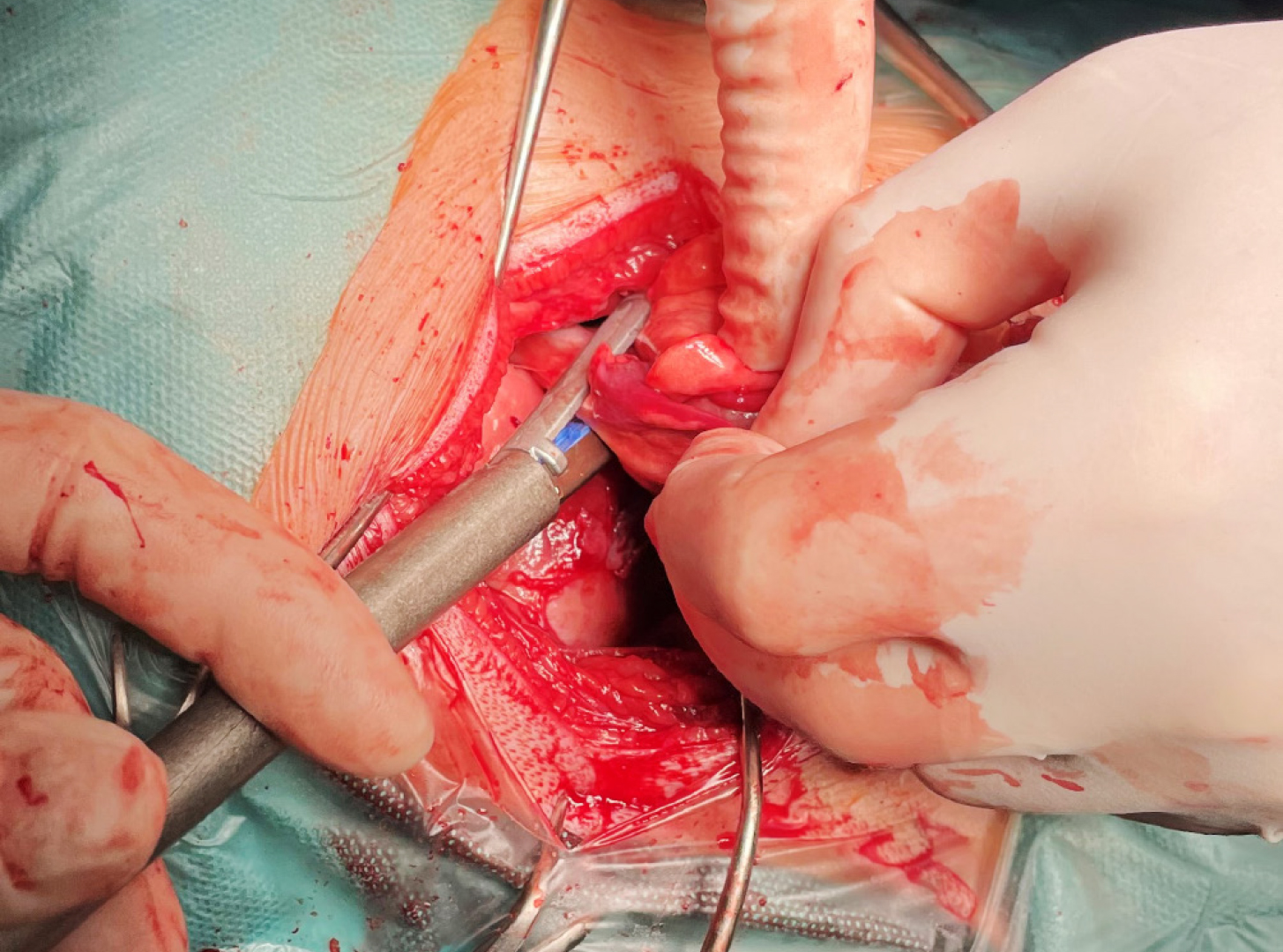
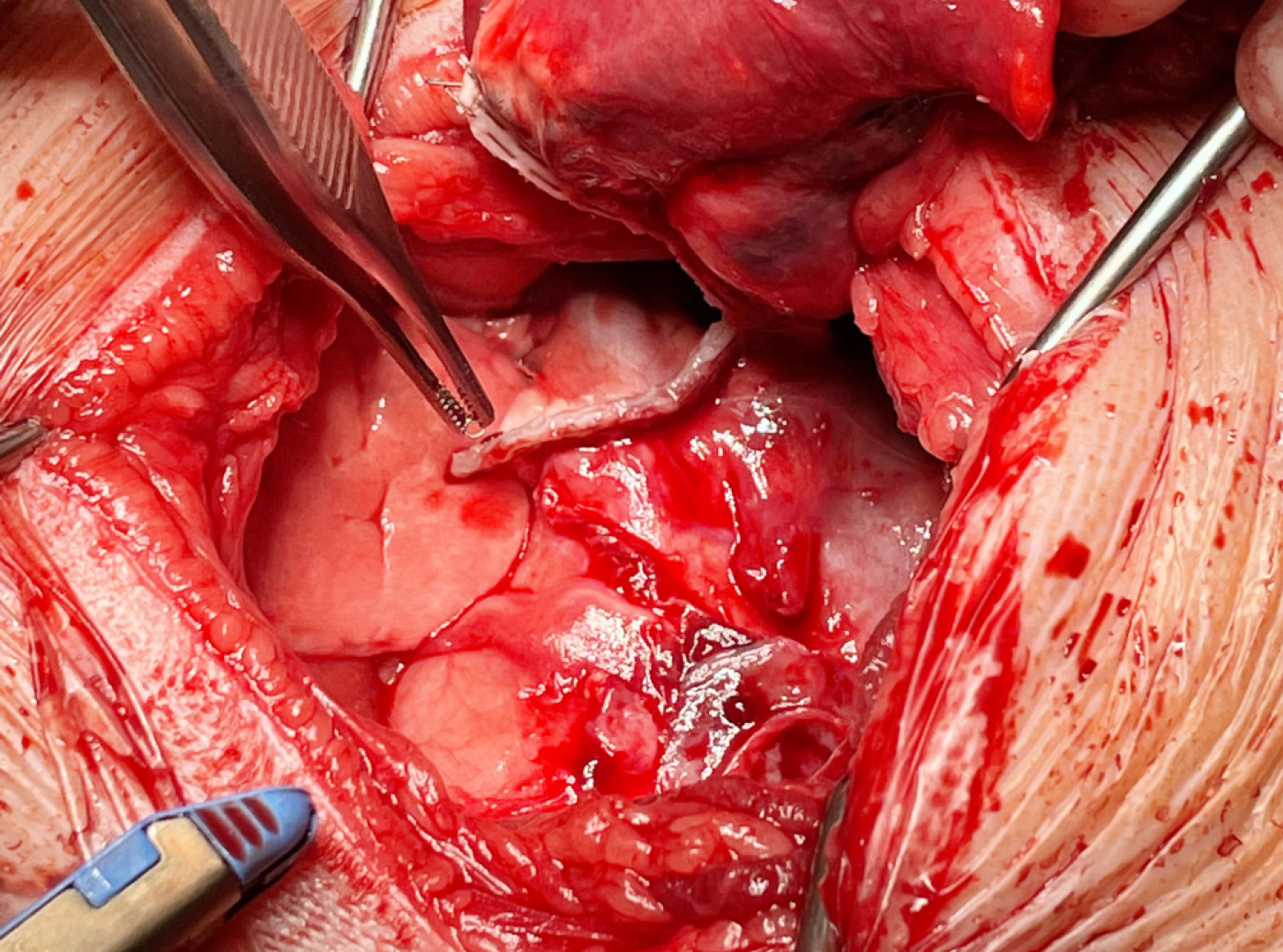
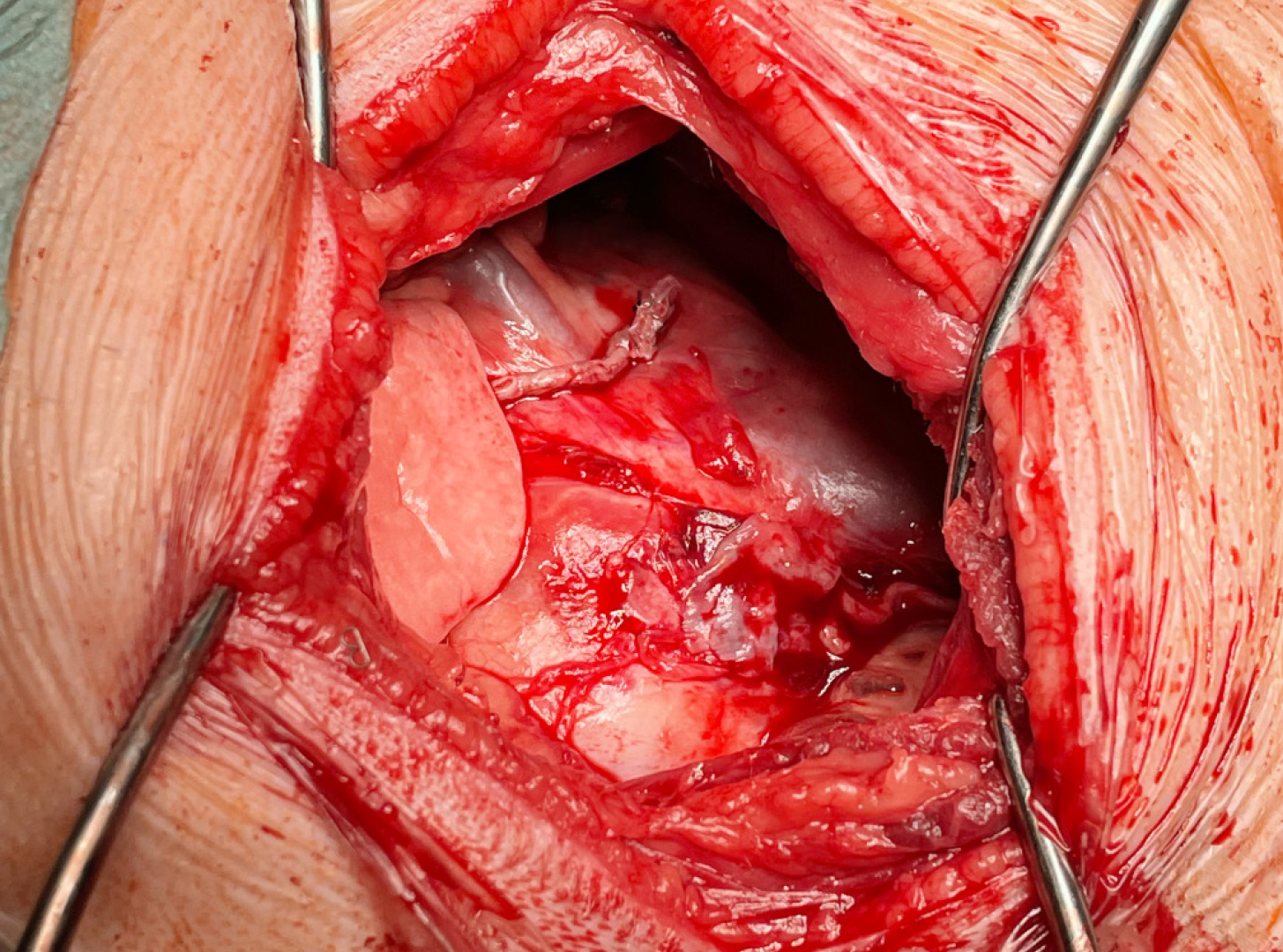
Der Hautschnitt erfolgte über dem 5. Interkostalraum. Die Interkostalmuskulatur wurde durchtrennt und die Rippen mittels De-Bakey-Wundspreizer retrahiert. Intraoperativ wurde Cherry ab der Eröffnung der Thoraxhöhle maschinell volumenkontrolliert beatmet. Direkt unter der Thorakotomiestelle liegend konnte der veränderte Lungenlappen identifiziert werden. Der Lobus cranialis war nicht belüftet und mit dem großteils atelektatischen Lobus medialis und dem Mediastinum verklebt (Abb. 4). Der Lobus caudalis schien noch gut belüftet. Die Verklebungen mit dem Mediastinum wurden stumpf gelöst und der torquierte Hauptbronchus samt Gefäßen konnte dargestellt werden. Mittels linearen Staplers (45 mm, sechsreihig) wurden sowohl der Lobus cranialis als auch der Lobus medialis aufgrund der starken optischen Veränderungen reseziert (Abb. 5, Abb. 6 und Abb. 7). Die linke Thoraxhöhle wurde anschließend mit körperwarmer physiologischer Kochsalzlösung 0,9 % gefüllt, um allfällige Leckagen zu identifizieren. Es wurden keine Leckagen detektiert. Eine Thoraxdrainage wurde gelegt, die vorerst einige Zentimeter subkutan von kaudal kommend im Bereich des 8. Interkostalraums die Thoraxwand penetrierte. Der Thorax wurde mit Fäden (Poly-p-dioxanon-Nahtmaterial USP 1), die um die fünfte und sechste Rippe vorgelegt wurden, mittels Einzelknöpfen verschlossen. Anschließend erfolgte ein dreischichtiger Wundverschluss. Die verbleibende Luft und Flüssigkeit wurden über die Thoraxdrainage abgesaugt. Postoperativ zeigte der Hund ein sehr gutes Atemvolumen bei konstanter Sauerstoffsättigung.
Nachbehandlung
Cherry wurde mit Medetomidin (1 µg/kg i.v.) nachsediert, um eine ruhige und komplikationslose Aufwachphase zu garantieren, und wurde erst nach Einsetzen des Schluckreflexes extubiert. Im Flow-by-Verfahren wurde während der gesamten Aufwachphase Sauerstoff zugeführt, um eine Sauerstoffsättigung von mindestens 95 % zu gewährleisten. Postoperativ wurden Cherry Amoxicillin/Clavulansäure (12,5 mg/kg i.v. BID), Carprofen (4 mg/kg i.v. SID) und Buprenorphin (10 µg/kg i.v. TID) verabreicht. Die Atemfrequenz blieb ruhig bei 40 Atemzügen pro Minute.
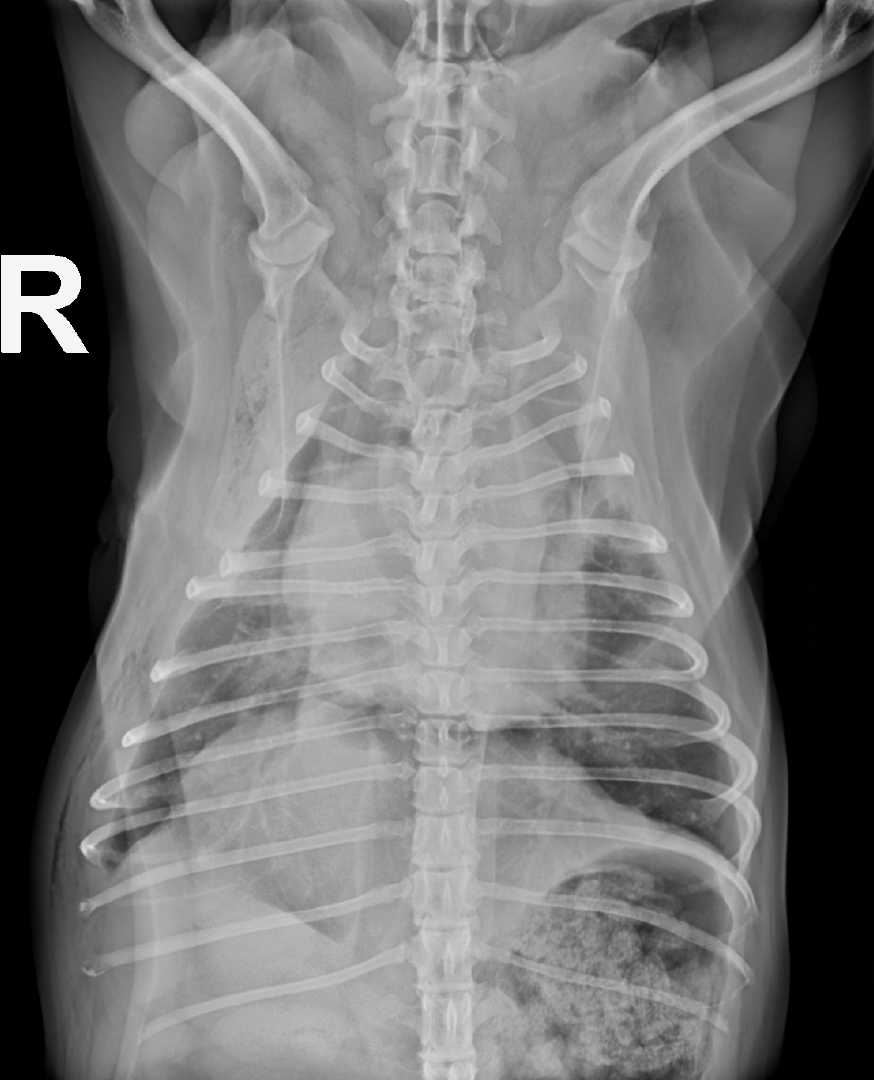
Die Röntgenkontrolle einen Tag postoperativ zeigte keine Anzeichen eines Pneumo- oder Liquidothorax, sodass die Thoraxdrainage gezogen werden konnte. Die Abgrenzbarkeit der Herzsilhouette war deutlich besser zu erkennen (prä OP: Abb. 8; ein Tag post OP: Abb. 9). Eine zytologische Untersuchung des resezierten Lungenlappens im klinikinternen Labor ergab keinen Hinweis auf tumorös veränderte Zellen. Nach drei Tagen konnte Cherry bei gutem Allgemeinbefinden in die häusliche Pflege entlassen werden, nach zehn Tagen wurde die Operationswunde kontrolliert und die Fäden wurden gezogen. Cherry war wieder symptomfrei, zeigte keine Schmerzen oder Atemprobleme, die auf die Operation zurückzuführen wären.
Diskussion
Die Hunderasse Mops zeigt häufig Atemwegsproblematiken, meist ausgelöst durch ihre Brachycephalie. Jedoch können auch Lungenlappentorsionen ähnliche Symptome wie Dyspnoe, Tachypnoe, Lethargie oder Husten auslösen. Eine LLT kommt vorwiegend bei größeren, tiefbrüstigen Hunden vor (Monnet E., 2018). Aktueller Literatur zufolge tritt diese Erkrankung bei kleinen und mittleren Hunderassen gleichermaßen auf. Der Mops ist im Vergleich zu anderen kleinen Hunderassen signifikant überrepräsentiert (Murphy et al., 2006, Rossanese et al., 2020). Das starke Wachstum der Mopspopulation in jüngster Zeit wird maßgeblich an dieser Umverteilung beteiligt sein.
Cherry wurde einer Thorakotomie zugeführt. Es ist jedoch möglich, den Lungenlappen thorakoskopisch (Lansdowne et al., 2005) bzw. thorakoskopisch assistiert (Laksito et al., 2010) zu resezieren. Dies weist im Vergleich zur Thorakotomie eine geringere Morbidität auf (Walsh et al., 1999). Technisch ist – die Darstellbarkeit und Erreichbarkeit der Strukturen betreffend – die Thorakoskopie gerade bei kleinbrüstigen Hunden um vieles schwieriger. Ein Umschwenken zu einer offenen Technik ist jederzeit möglich (Lansdowne et al., 2005).
Literaturverzeichnis
Laksito MA, Chambers BA, Yates GD. Thoracoscopic-assisted lung lobectomy in the dog: report of two cases. Aus Vet J. 2010 Jul; 88(7): 263–7
Lansdowne JL, Monnet E, Twedt DC, Dernell WS. Thoracoscopic lung lobectomy for treatment of lung tumors in dogs. Vet Surg. 2005 Sep–Oct; 34(5): 530–5
Monnet E. Lungs. In Johnston SA, Tobias KM. (Eds.), Veterinary Surgery: Small Animal. Auflage 2. Missouri, Elsevier GmbH. 2018. Kapitel 103, 1983–1999
Murphy KA, Brisson BA. Evaluation of lung lobe torsion in pugs:
7 cases (1991–2004). J Am Vet Med Assoc. 2006; 228: 86–90
Rossanese M, Wustefeld-Janssens B, Price C, Mielke B, Wood S, Kulendra N, Chanoit G. Long-term survival after treatment of idiopathic lung lobe torsion in 80 cases. Vet Surg. 2020 May; 49(4): 659–667
Park KM, Grimes JA, Wallace ML, Sterman AA, Thieman Mankin KM, Campbell BG, Flannery EE, Milovancev M, Mathews KG, Schmiedt CW. Lung lobe torsion in dogs: 52 cases (2005–2017). Vet Surg. 2018 Nov; 47(8): 1002–1008
Walsh PJ, Remedios AM, Ferguson JF, Walker DD, Cantwell S, Duke T. Thoracoscopic versus open partial pericardectomy
in dogs: comparison of postoperative pain and morbidity.
Vet Surg. 1999 Nov–Dec; 28(6): 472–9