Operation
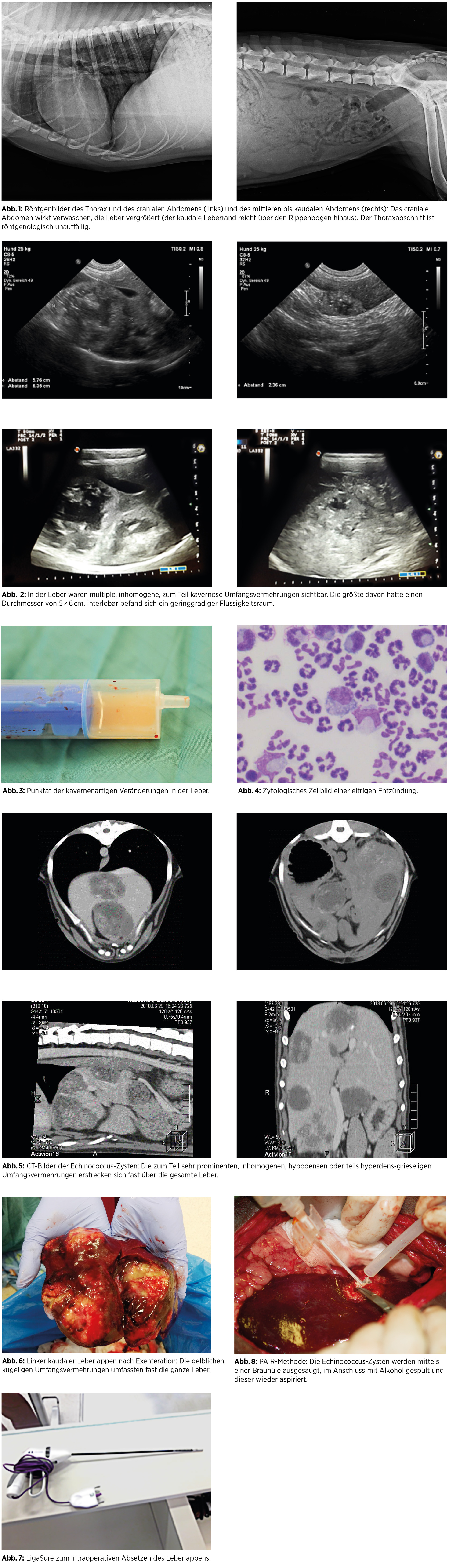
Das Abdomen wurde über einen medianen Zugang eröffnet. In der gesamten Leber waren multiple gelbe Umfangsvermehrungen sichtbar. Freie Flüssigkeit wurde abgesaugt, um auch die weiter dorsal liegenden Leberabschnitte beurteilen zu können. Noch auftretende Blutungen aus großen Gefäßen wurden mit einer bipolaren Pinzette gestillt. Der am meisten betroffene Leber-abschnitt wurde mittels LigaSure reseziert. Die nicht resezierbaren Zysten wurden mit einer Stich-inzision eröffnet und deren Inhalt abgesaugt. Eine Marsupialisation wurde aufgrund der Vielzahl an Zysten und deren schlechter Verankerung im Lebergewebe nicht durch-geführt. Abschließend wurde das Abdomen mit angewärmter NaCl-Lösung wiederholt gespült und standardmäßig verschlossen. Der exzidierte Leberlappen wurde zur pathohistologischen Untersuchung ins Labor eingesandt (Abb. 6). In beengten Operationsfeldern und bei einem hohen Bedarf an Übersichtlichkeit und Präzision bietet das LigaSure (Abb. 7) Gefäßversiegelung mit integrierter Schneidefunktion. Die Segmentarterien, -venen und Pfortaderäste werden hierzu möglichst nahe an ihrem Ursprung aus den übergeordneten Gefäßen zuerst gequetscht, dann koaguliert und anschließend durchtrennt. So konnte der Leberlappen Schritt für Schritt abgesetzt werden.
Diagnose und weiterer Verlauf
Die histopathologische Analyse ergab zahlreiche bis wenige Millimeter große, zusammenhängende, flüssigkeitsgefüllte Vesikeln. Stellenweise waren in der Zystenflüssigkeit winzige Kalkkörperchen vorhanden, welche im Ultraschall als hyperechogene, körnige -Strukturen mit Schallschatten zu sehen waren. In der inneren Schicht waren vereinzelt die Parasiten (Protoskolizes) zu finden. Einige Teile der Parasiten waren degeneriert und nekrotisch. Vom Pathologen wurde die Diagnose einer Infektion mit Echinococcus multilocularis gestellt. Die Läsion wurde als „multifokal hochgradige, chronisch--aktive, granulomatöse Entzündung mit intraläsionalen kollabierten Parasitenzysten“ beschrieben. Das Ergebnis einer untersuchten Sammelkotprobe von Nelly war negativ. Es kann angenommen werden, dass es sich im Falle von Nelly um einen Zwischen- und nicht um einen Endwirt handelt. Die Infektionsgefahr für die Besitzer ist demnach gering. Eine doppelte Serumprobe der Besitzer und aller Familienmitglieder wurde durchgeführt. Diese verlief negativ. Eine Therapie mit Albendazol wurde eine Woche nach der OP gestartet. Der postoperative Verlauf war anfangs gut und es trat kein Fieber auf. Allerdings wurde die Hündin zwei Monate nach der Operation wieder vorstellig, da sie wieder an Erbrechen und Mattigkeit litt. Im Bauchultraschall war – trotz Exzision und dem Absaugen der Zysten – eine Zunahme an Läsionen in der Leber sichtbar.
PAIR-Methode
Eine weitere Behandlungstechnik (PAIR = Puncture, Aspiration, Injection, Reaspiration) wurde den Besitzern vorgeschlagen und in leicht abgewandelter Form auch durchgeführt. Diese Methode wird in der Humanmedizin seit den 80er-Jahren in manchen Fällen der alveolären Echinokokkose durchgeführt. Eine perkutane Sterilisation wird als Therapiemöglichkeit in der Literatur erwähnt. Dabei wird nach Absaugung der Flüssigkeit Alkohol (95-prozentig) oder hypertone NaCl-Lösung in die Kavernen injiziert.
Sollte es bei einem chirurgischen Eingriff zur Zystenruptur und entsprechender Aussaat der Finnen gekommen sein, kann – wie bei einem inoperablen Patienten – die Langzeitbehandlung mit Mebendazol oder Albendazol das Fortschreiten der Erkrankung verhindern oder verlangsamen. Die PAIR-Technik wird vor allem bei inoperablen Manifestationen der Echinokokkose, bei Patienten, die keine Operation durchführen lassen wollen, bei unilokulären, multiseptierten Zysten, bei schlechtem Ansprechen auf die Chemotherapie und bei Rezidiven durchgeführt. Die Rezidivrate erwies sich bei PAIR-behandelten humanen Patienten (mittlerweile sind es weltweit mehrere Hundert Patienten) als sehr niedrig. In der Veterinärmedizin gibt es so gut wie keine Erfahrungsberichte.
Statt der perkutanen Punktion wurde für Nelly – aufgrund der besseren Übersicht und der Zugänglichkeit zu den Zysten – eine Laparotomie gewählt. Jede einzelne Zyste wurde mit einem Venenzugang (22G) punktiert, nach Entfernung der Nadel die Zystenflüssigkeit aspiriert, Ethanol injiziert und wieder aspiriert. Rund um die Injektionsstelle wurden Tupfer zum Auffangen eventuell ausfließender Zystenflüssigkeit bzw. ausfließenden Alkohols angebracht. Im Anschluss wurde das gesamte Abdomen mit zwei Litern warmer NaCl-Lösung gespült (Abb. 8). Am nächsten Tag wurde Nelly mit gutem Allgemeinbefinden nach Hause entlassen.
Diskussion
Bei der alveolären Echinokokkose handelt es sich um einen Befall mit dem zweiten Larvenstadium (Metazestode) des Fuchsbandwurms. Der sylvanische Zyklus verläuft über Füchse und Mäuse. Diese nehmen peroral infektiöse Eier auf, welche mit dem Proglottiden-haltigen Kot des Fuchses in die Außenwelt gelangt sind. Im Nagetier schlüpft aus dem Ei die Onkosphäre, dringt durch die Darmwand und gelangt auf dem Blutweg in die Leber oder aber auch in Lunge, Zentralnervensystem und Knochen.
Der synanthrope Zyklus hat Hund und Katze als Endwirt. Nicht nur Haus-, Zoo,- und Wildtiere – etwa Hund, Hausschwein, Primaten und Wildschwein –, sondern auch der Mensch können als Fehlzwischenwirte befallen werden. Dabei kommt als Infektionsquelle der direkte oder indirekte Kontakt mit infiziertem Fuchskot infrage.
Der Mensch kann sich jedoch auch mit den Eiern, die über den Kot des Hundes ausgeschieden werden, infizieren, falls der Hund nicht nur Fehlwirt ist. Dabei kann es zur Ausbildung von Metazestoden (Zysten) v. a. in der Leber kommen. Dies ist jedoch beim Hund selten, da in die Darmschleimhaut eindringende Onkosphären normalerweise nicht weiterwandern können und absterben. Beim Menschen erreicht die Inkubationszeit bis zum Auftreten von klinischen Symptomen fünf bis 15 Jahre oder sogar mehr. In Anbetracht dessen war der hier beschriebene Hund sehr jung. Es scheint aber, dass die Inkubation beim Hund wesentlich kürzer sein kann als beim Menschen. Zur Abklärung des zoonotischen Potenzials wird den Besitzern von betroffenen Hunden meist eine serologische Untersuchung empfohlen.
Schlussfolgerung
Da die Fallbeschreibungen einer alveolären Echino-kokkose rar gestreut sind und die meisten beschriebenen Fälle von Hunden aufgrund des schlechten Allgemeinbefindens meist euthanasiert wurden, sind auch die Therapievorschläge in der Literatur spärlich. In einem Fallbericht wird die Therapie mit Albendazol
10 mg/kg BID beschrieben. Die Einnahme muss mit einer fettreichen Mahlzeit erfolgen, andernfalls ist die Resorption nicht ausreichend gewährleistet.
Die Dauer der Therapie wird in Anlehnung an die humanmedizinische Literatur mit einem halben Jahr bis Jahr angegeben. In manchen veterinärmedizinischen Literaturangaben wird auch eine lebenslange Therapie empfohlen. Erfahrungsberichte über Langzeittherapien sind aufgrund des seltenen Vorkommens und der meist von Beginn an sehr schlechten Prognose äußerst gering. Als Nebenwirkungen von Albendazol werden Anorexie und Knochenmarksdepression mit einhergehender Panzytopenie beschrieben. Die ausschließliche Behandlung mit Antihelminthika ist bei Inoperabilität sowie bei Multi-zysten- und Multiorganbefall indiziert. In unserem Fall wurde die Therapie mit Albendazol mit der in der Veterinärmedizin weitgehend unbekannten PAIR--Methode kombiniert.
Nelly hat auf die Therapie mit Albendazol bisher positiv reagiert und keine Nebenwirkungen gezeigt. Seit der letzten OP ist bisher ein Monat vergangen und die Besitzer und wir sind mit Nellys Zustand und den Blutwerten zufrieden. Sie ist quitschfidel und ohne klinische Symptome. Im Ultraschall sind bis auf einen inhomogen, hyperechogenen Bereich im kranialen und einer kleinen zystenförmigen UV im dorso- caudalen Leberlappen keinerlei Veränderungen mehr sichtbar. Darüber sind wir äußerst froh und erleichtert.
Literaturnachweise
1. Behrens S., Heckers K. O., Aupperle H. (2011): Alveoläre Echinokokkose bei einer amerikanischen Bulldogge in Sachsen-Anhalt – ein Fallbericht. Kleintiermedizin, 6; 300–304
2. Prof. Dr. Brehm K., Robert Koch Institut: Die Echinokokkose – Eine Übersicht und neue Erkenntnisse in der Diagnostik, Therapie und Parasitenbiologie, Epidemiologisches Bulletin, 13. April 2017/Nr. 15
3. Meyer A., Conraths F. J., Schneemann C., Wienrich V., Kershaw O., Gruber A. D. (2013): Letale alveoläre Echinokokkose bei einem Hund: Klinik und Pathologie. Berliner und Münchner Tierärztliche Wochenschrift 126: 408–414
4. Grüner B., Wahlers K.: Ein aktueller Überblick: Alveoläre und zystische Echinokokkose in Deutschland; HIV & more 1/2011; 42–51
5. Auer H., Aspöck H.: Die zystische und die alveoläre Echinokokkose – Die gefährlichsten Helminthosen Mitteleuropas, Denisia 6, Neue Folge Nr. 184 (2002), 333–353
6. Deplazes P., Eckert J., Zahner H. (2012), Lehrbuch der Parasitologie für die Tiermedizin, 229–234
7. Boch J., Bauer Ch.: Veterinärmedizinische Parasitologie, 6. Auflage, 469–473
8. Heier A., Geissbühler U., Sennhauser D., Scharf G., Kühn N.: Ein Fall von alveolärer Echinococcose beim Hund: Haustiere als seltene Fehlzwischenwirte von Echinococcus multilocularis, Schweiz. Arch.Tierheilk. Band 149, Heft 3, März 2007, 123–127